Au-delà de son importance pour notre bien-être, la santé est également déterminante pour nos opportunités et notre qualité de vie. Une bonne santé ne fait toutefois pas l’objet d’une répartition uniforme dans la population (voir également la section sur l’état de santé de la population) et est influencée par plusieurs facteurs tels que l’âge, le patrimoine génétique, l’environnement et les conditions de vie, l’emploi et les conditions de travail, l’éducation, etc. Les inégalités de santé ne sont donc pas totalement évitables, mais elles peuvent être atténuées par un système de soins efficace et de qualité.
Certaines personnes consomment plus de soins que d’autres, consultent plus souvent un spécialiste, prennent plus de médicaments, suivent plus de séances de kinésithérapie, etc. En soi, ce constat n’est ni négatif ni positif. Ce qui est important, c’est premièrement de savoir ce qui alimente ces inégalités et deuxièmement, de savoir si celles-ci sont justifiées. Ce sont ces questions qui vont nous permettre de nous focaliser non plus sur l’égalité/les inégalités, mais sur l’équité/l’inéquité – ou, en d’autres termes, sur ce qui est juste ou injuste. Certaines personnes font beaucoup appel aux services de santé parce qu’elles souffrent d’une maladie chronique. D’autres y ont peu recours faute de moyens financiers. Lorsque les inégalités dans l’utilisation des soins découlent de différences dans l’état de santé (et donc dans les besoins), elles sont généralement considérées comme souhaitables et justifiées. En revanche, lorsqu’elles sont liées à des différences socio-économiques (revenus, niveau d’éducation, situation professionnelle, etc.), elles sont considérées comme une source majeure d’injustice dans notre société. C’est pourquoi notre assurance maladie publique prévoit plusieurs mesures de protection qui visent à améliorer l’accessibilité financière des soins pour les groupes économiquement moins favorisés (voir également la section sur l’accessibilité financière).
Pour résumer les choses simplement, il est important de bien distinguer l’égalité/les inégalités de ce qui est ou non équitable dans les soins de santé. L’égalité signifie que tout le monde est traité exactement de la même manière. L’équité, elle, implique que chacun reçoive des services de santé adaptés à ses besoins. Les inégalités sont toutefois beaucoup plus faciles à mesurer que l’inéquité.
Des inégalités socio-économiques ont été constatées pour plusieurs indicateurs examinés dans d’autres sections (p.ex. celles sur l’accessibilité financière, les soins centrés sur la personne, les soins préventifs, etc.). Ceci nous a permis de conclure que les personnes appartenant à des groupes sociaux moins favorisés ont plus de difficultés financières à accéder aux services de santé, sont moins susceptibles de participer à des programmes de dépistage du cancer, vont moins souvent chez le dentiste et prennent plus de médicaments (antidépresseurs, polymédication).
Le manque d’équité socio-économique a été évalué pour une sélection d’indicateurs concernant les contacts avec le système de santé. La consommation de soins a été ajustée pour tenir compte des différences au niveau des besoins (selon la méthodologie exposée dans notre rapport thématique sur l’équité dans l’accès, l’utilisation et le financement des soins, publié en 2020). C’est sur ces indicateurs que nous nous concentrerons dans cette section :
- Contacts avec le système de santé chez les adultes (nombre de contacts et au moins un contact) : médecine générale, médecine spécialisée ou service d’urgence (EQ-1), médecine générale uniquement (EQ-2), médecine spécialisée uniquement (EQ-3) et service d’urgence uniquement (EQ-4) ;
- Contacts avec le système de santé chez les adultes (nombre de contacts et au moins un contact) : hospitalisations classiques (EQ-5) ;
- Contacts avec le système de santé : contacts avec les dentistes (chez les adultes) (EQ-6) et contacts préventifs avec les dentistes (chez les adultes et les enfants) (EQ-7).
La figure ci-dessous donne un aperçu des résultats pour les 7 indicateurs sur l’utilisation des soins de santé analysés dans cette section. Elle permet de voir si un sous-groupe donné consomme plus ou moins de soins de santé qu’on ne pourrait l’attendre après prise en compte des différences dans l’état de santé. Les valeurs proches de zéro (gris) indiquent que l’utilisation des soins de santé dans le sous-groupe est similaire à celle de l’ensemble de la population. Les valeurs positives (bleu) indiquent une utilisation des soins de santé supérieure à la moyenne, les valeurs négatives (orange/rouge) une utilisation des soins de santé inférieure à la moyenne.
Source de données: calculs propres basés sur les données EU-SILC (Statbel) / AIM / INAMI
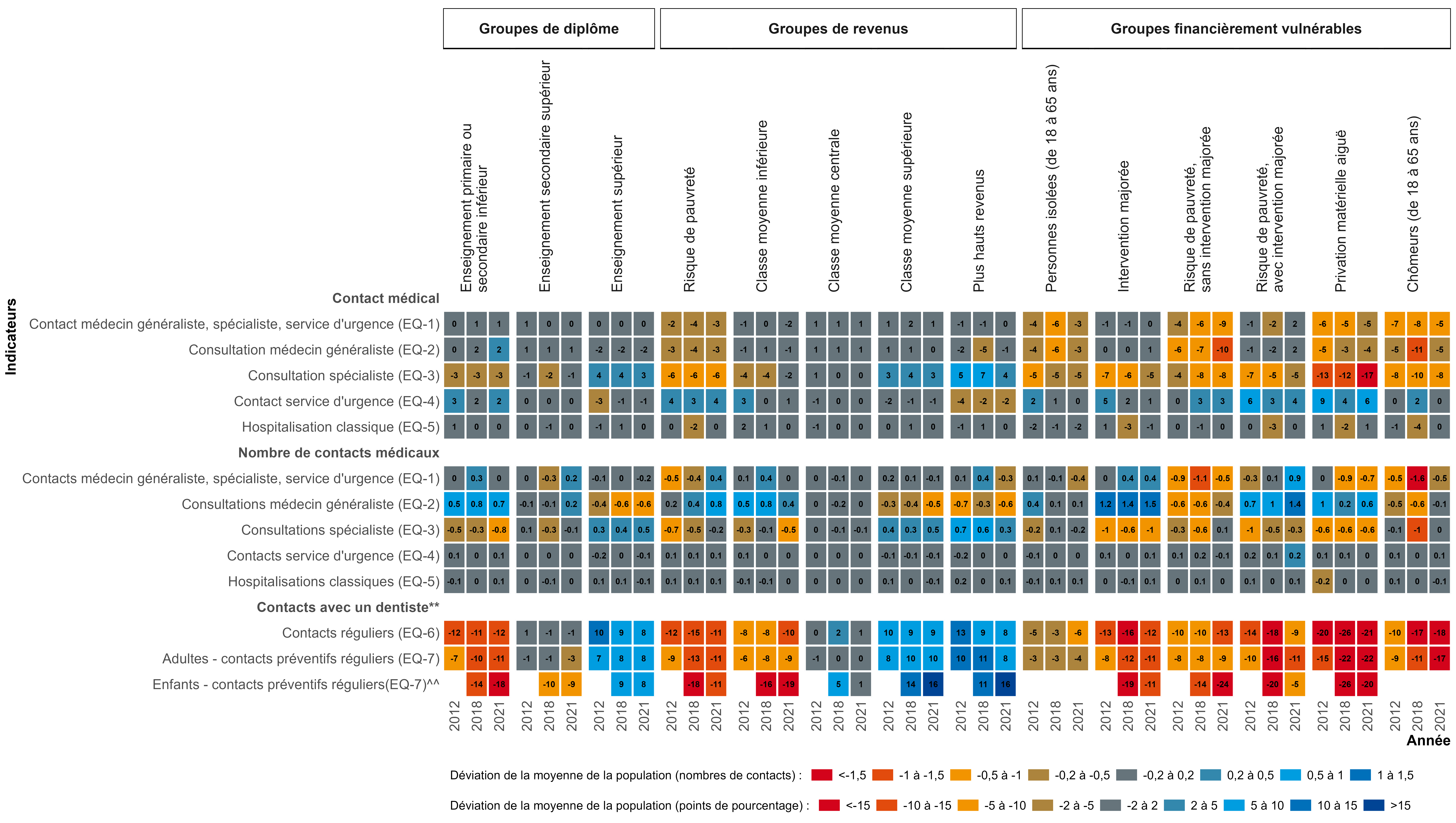
Note: ** En ce qui concerne les soins dentaires, la correction pour le besoin de soins est limitée à l'âge et au sexe; ^^ En ce qui concerne les enfants, les groupes de diplôme sont basés sur le niveau d'enseignement des parents.
Contacts avec le système de santé au cours des 12 derniers mois (population âgée de 18 ans ou plus) (EQ-1, EQ-2, EQ-3, EQ-4)
Cette série d’indicateurs analyse la probabilité d’avoir eu au moins un contact avec le système de santé au cours des 12 derniers mois, ainsi que le nombre de contacts (lorsqu’il y en a eu). Nous avons examiné d’une part un indicateur composite pour trois types de services (médecine générale, médecine spécialisée, service d’urgence), d’autre part des indicateurs distincts pour chaque type de service. L’utilisation des soins a été évaluée pour une série de sous-groupes de population (p.ex. en fonction du niveau de revenus, du niveau d’éducation, du fait d’être ou non professionnellement actif, du droit à l’intervention majorée, etc.).
Il est intéressant d’examiner ensemble les contacts pour les trois types de services susmentionnés, ne fût-ce que parce qu’il est toujours bon d’avoir des contacts réguliers avec le système de santé, peu importe dans quel cadre ils s’inscrivent. Une autre considération mérite toutefois d’être prise en compte : en effet, si les soins dispensés en médecine générale, en médecine spécialisée et dans les services d’urgence poursuivent des objectifs différents (la médecine générale étant un service de première ligne, la médecine spécialisée et les services d’urgence des services de deuxième ligne), il y a tout de même aussi un certain degré de chevauchement dans les cas qu’ils traitent.
Le choix de s’adresser à l’un ou à l’autre de ces services dépend bien évidemment d’une série de facteurs médicaux, comme la nature, la gravité ou le degré d’urgence du problème de santé, mais aussi de considérations financières et pratiques. La consultation est en effet plus chère en médecine spécialisée qu’en médecine générale, avec des tickets modérateurs officiels jusqu’à deux à trois fois plus élevés, et une probabilité plus grande de devoir payer des suppléments (voir l’indicateur A-8 dans la section sur l’accessibilité financière). La probabilité de devoir avancer le prix de la consultation (avec remboursement a posteriori par la mutualité) est également plus grande en médecine spécialisée : alors que tous les médecins ont le droit d’appliquer le système du « tiers payant » chez tous les patients, les généralistes sont les seuls à devoir obligatoirement le faire chez les bénéficiaires de l’intervention majorée. Une visite au service des urgences n’est généralement facturée que plus tard, mais elle peut parfois s’avérer plus coûteuse pour les personnes qui n’y ont pas été explicitement envoyées.
En outre, obtenir un rendez-vous en médecine spécialisée peut prendre des jours, des semaines, voire des mois, alors que la médecine générale est accessible beaucoup plus rapidement, souvent le jour même si nécessaire. Les urgences sont des centres sans rendez-vous, ouverts 24 heures sur 24 et 7 jours sur 7, ce qui les rend encore plus facilement accessibles pour les personnes qui estiment – à tort ou à raison – que leur problème ne peut pas attendre.
Dans une certaine mesure, ces trois services peuvent donc être considérés comme pouvant (partiellement) se substituer les uns aux autres, et le point de contact privilégié de certains sous-groupes de population peut mettre en lumière un accès inéquitable au service qui serait le plus approprié d’un point de vue médical. Il peut également refléter un manque d’équité dans l’accès aux soins en temps opportun : un recours aux urgences supérieur à la moyenne dans une population donnée, par exemple, peut être le signe que certains problèmes de santé ont eu l’occasion de se détériorer (p.ex. suite au report de soins en raison de difficultés financières ou de délais d’attente) au point de nécessiter soudain une intervention immédiate.
Résultats
Contacts avec le système de santé (médecin généraliste, spécialiste ou urgences) (EQ-1)
- L’immense majorité de la population adulte (plus de 90% de la population générale, plus de 95% dans les groupes de population ayant des besoins en soins importants) a eu au moins un contact avec un médecin généraliste, un médecin spécialiste ou un service d’urgence au cours des 12 derniers mois. En 2021, environ 89% de la population avait consulté un médecin généraliste, 66% un spécialiste, 15% un service d’urgence, 93% de la population avait eu recours à au moins un de ces trois services.
- Après ajustement de la consommation de soins en fonction des différences de besoins, les personnes en situation de privation matérielle aiguë, à risque de pauvreté, au chômage/inactives et les célibataires âgés de 18 à 65 ans étaient moins susceptibles d’avoir eu au moins un contact avec le système de santé.
- Parmi les personnes ayant eu au moins un contact avec un médecin généraliste, un médecin spécialiste ou un service d’urgence au cours des 12 derniers mois, le nombre moyen de contacts est passé de 9,2 en 2012 à 9,9 en 2021. Le nombre de contacts est étroitement lié à l’état de santé et, dans une moindre mesure, à la situation financière.
- Après ajustement de la consommation de soins en fonction des différences de besoins, les personnes sans emploi, invalides, en situation de privation matérielle aiguë, ou à risque de pauvreté mais sans droit à l’intervention majorée, avaient moins de contacts que les autres avec le système de santé.
- Le droit à l’intervention majorée améliorait l’accès aux soins. Contrairement à d’autres groupes financièrement vulnérables, il ne semblait pas y avoir d’inéquité dans le recours aux soins de santé en général (probabilité d’avoir au moins un contact ou nombre de contacts) chez les bénéficiaires de l’intervention majorée, même à risque de pauvreté.
Lien vers la fiche technique et les résultats détaillés
Contacts avec le système de santé (médecine générale) (EQ-2)
- En 2021, environ 89% de la population avait eu au moins un contact avec la médecine générale au cours de l’année écoulée (plus de 93% dans les sous-groupes ayant des besoins en soins importants). On observe une tendance à la hausse au fil du temps, sauf pour les personnes à risque de pauvreté sans droit à l’intervention majorée.
- Après ajustement de la consommation de soins en fonction des différences de besoins, la probabilité d’avoir eu un contact avec la médecine générale au cours de l’année écoulée était plus faible chez les personnes en situation de privation matérielle ou à risque de pauvreté, chez les chômeurs/inactifs, chez les personnes appartenant à la classe de revenus la plus élevée et chez les célibataires âgés de 18 à 65 ans.
- Le droit à l’intervention majorée n’était pas associé à un manque d’équité dans l’accès à la médecine générale, même pour les personnes à risque de pauvreté. Ceci suggère une amélioration de l’accessibilité pour ce groupe spécifique, qui ne s’observe pas pour les autres groupes financièrement vulnérables.
- Parmi les personnes ayant eu au moins un contact avec la médecine générale, le nombre annuel moyen de contacts avec un généraliste a augmenté, passant de 6,2 en 2012 à 6,5 en 2021. Le nombre de contacts avec la médecine générale est étroitement lié à l’état de santé et, dans une moindre mesure, à la situation financière.
- Après ajustement de la consommation de soins en fonction des différences de besoins, les personnes sans emploi, à risque de pauvreté mais qui ne bénéficient pas de l’intervention majorée, avec un très haut niveau d’éducation ou disposant de revenus élevés semblent avoir moins de contacts avec la médecine générale que les autres. Les personnes avec un faible niveau d’éducation, les bénéficiaires de l’intervention majorée et les personnes âgées de plus de 80 ans ont plus de contacts avec la médecine générale que les autres.
- Certains groupes vulnérables sont moins susceptibles d’avoir eu au moins un contact avec la médecine générale, mais totalisent aussi plus de contacts de suivi une fois le premier contact établi. Ce constat peut refléter la bonne accessibilité des soins de médecine générale, mais cela peut aussi être le signe que ces personnes ont du mal à accéder à des soins spécialisés et se tournent plutôt vers des soins de médecine générale plus abordables.
Lien vers la fiche technique et les résultats détaillés
Contacts avec le système de santé (médecine spécialisée) (EQ-3)
- En 2021, 66% de la population avait eu au moins un contact avec la médecine spécialisée au cours de l’année écoulée (environ 80% dans les sous-groupes ayant des besoins en soins importants). On observe une tendance à la hausse au fil du temps pour la plupart des sous-groupes de population, à l’exception des personnes en situation de privation matérielle aiguë, des personnes à risque de pauvreté sans droit à l’intervention majorée et des travailleuses et travailleurs indépendants.
- Après ajustement de la consommation de soins en fonction des différences de besoins, la probabilité d’avoir un contact avec la médecine spécialisée augmentait de façon systématique avec le revenu et le niveau d’éducation. Un manque d’équité était également constaté au détriment des personnes sans emploi, en situation de privation matérielle aiguë ou à risque de pauvreté. La probabilité d’avoir eu un contact avec la médecine spécialisée était également plus faible chez les bénéficiaires de l’intervention majorée, ce qui signifie que l’accès aux soins spécialisés est moins équitablement réparti que l’accès à la médecine générale pour ce groupe de population.
- Parmi les personnes ayant eu au moins un contact avec la médecine spécialisée, le nombre annuel moyen de contacts a augmenté, passant de 4,3 en 2012 à 4,7 en 2021. Le nombre annuel de contacts varie peu en fonction du revenu, du niveau d’éducation ou de la vulnérabilité financière ; il y a par contre des différences plus importantes en fonction de l’état de santé.
- Après ajustement de la consommation de soins en fonction des différences de besoins, le nombre de contacts avec la médecine spécialisée augmente avec le niveau d’éducation et avec le niveau de revenu. À l’inverse, presque tous les sous-groupes de population financièrement vulnérables ont un nombre moyen de contacts avec la médecine spécialisée plus faible qu’on ne pourrait l’attendre sur la base de leur état de santé.
Lien vers la fiche technique et les résultats détaillés
Contacts avec le système de santé (services d’urgence) (EQ-4)
- Seule une fraction limitée de la population (15%) a eu un ou plusieurs contacts avec un service d’urgence au cours de l’année écoulée. Un niveau d’éducation moins élevé, un revenu plus faible et une mauvaise santé auto-évaluée étaient associés à une plus grande probabilité d’avoir eu un ou plusieurs contacts avec un service d’urgence au cours de l’année écoulée.
- Parmi les personnes qui s’étaient rendues au moins une fois aux urgences, le nombre moyen de contacts était de 1,3-1,4 par an ; environ 75% d’entre elles n’avaient eu qu’un seul contact, 15% en avaient eu deux.
- Après ajustement de la consommation de soins en fonction des différences de besoins, un revenu et un niveau d’éducation plus faibles restaient associés à une probabilité plus élevée d’avoir eu au moins un contact avec les urgences au cours de l’année écoulée. Les bénéficiaires de l’intervention majorée et les personnes vivant dans un ménage en situation de privation matérielle aiguë, en particulier, étaient plus susceptibles d’avoir au moins un contact avec un service d’urgence. En ce qui concerne le nombre de contacts avec les urgences, l’inéquité restait limitée.
Lien vers la fiche technique et les résultats détaillés
Contacts avec le système de santé : hospitalisations classiques (population âgée de 18 ans ou plus) (EQ-5)
Résultats
- Environ 10% de la population a connu une hospitalisation classique au cours des 12 derniers mois (entre 20% et 30% dans les groupes ayant des besoins en soins importants) – un chiffre qui reste stable au fil du temps.
- Dans le groupe des personnes admises à en hospitalisation classique au moins une fois au cours de l’année écoulée, le nombre moyen d’hospitalisations était de 1,3-1,4 par an ; environ 75% d’entre elles avaient été admises une fois, 15% deux fois.
- Les taux d’hospitalisation dans le groupe ayant le niveau de revenus/d’éducation le plus bas étaient deux fois plus élevés que dans le groupe ayant le niveau de revenus/d’éducation le plus élevé. Cependant, il ne subsistait aucune inéquité substantielle après ajustement de la consommation de soins en fonction des différences de besoins ; il n’y avait que des différences mineures dans le nombre d’hospitalisations ajusté en fonction des besoins. Ceci suggère que les différences dans l’utilisation des soins d’hospitalisation classique sont principalement liées à des différences en termes de besoins. C’est un constat positif.
Lien vers la fiche technique et les résultats détaillés
Contacts avec le système de santé : dentistes (EQ-6, EQ-7)
Des examens dentaires (préventifs) réguliers sont recommandés pour l’ensemble de la population, indépendamment de l’état de santé. Comme ces contacts ne sont le plus souvent pas motivés par un problème de santé aigu ou urgent, ils risquent toutefois aussi plus que d’autres d’être reportés ou abandonnés lorsque les moyens financiers sont limités ou que la valeur ajoutée des soins préventifs n’est pas suffisamment comprise. Les contacts avec les soins dentaires représentent donc un indicateur précieux d’un éventuel manque d’équité fondé sur des facteurs tels que le revenu, mais aussi le niveau d’éducation.
Résultats
Contacts réguliers avec un dentiste (population âgée de 18 ans ou plus) (EQ-6)
- La moitié de la population belge seulement avait eu des contacts réguliers avec un dentiste au cours des trois dernières années.
- Après correction du recours aux soins dentaires pour l’âge et le sexe (aucune variable spécifique n’étant disponible pour réaliser une correction en fonction des besoins en soins dentaires), la probabilité de contacts réguliers avec un dentiste augmentait fortement avec le revenu et le niveau d’éducation. Un manque d’équité (comprenez, des taux de contact plus faibles) a été observé au détriment de tous les sous-groupes de population financièrement vulnérables et en particulier des personnes en situation de privation matérielle aiguë. Des taux de contact plus faibles ont également été constatés chez les bénéficiaires de l’intervention majorée.
Lien vers la fiche technique et les résultats détaillés
Contacts préventifs réguliers avec un dentiste (population âgée de 18 ans ou plus ; population âgée de moins de 18 ans) (EQ-7)
- La part de la population recevant des soins dentaires préventifs réguliers a augmenté au fil du temps, passant d’un quart en 2012 à un tiers depuis 2018.
- Après correction du recours aux soins dentaires pour l’âge et le sexe, la probabilité de contacts réguliers avec un dentiste augmentait fortement avec le niveau de revenus et le niveau d’éducation. Un manque d’équité (taux de contact plus faibles) était constaté au détriment de tous les sous-groupes de population financièrement vulnérables et en particulier des personnes en situation de privation matérielle aigüe. Des taux de contact plus faibles étaient également observés parmi les bénéficiaires de l’intervention majorée.
- Chez les enfants, le recours régulier aux soins dentaires préventifs est très faible dans le groupe des 3-4 ans (6,7% en 2012 et 11,3% en 2021), puis augmente chez les 5 à 14 ans (35,5% en 2012 et 44,5% en 2021) et les 15 à 17 ans (30,9% en 2012 et 39,4% en 2021).
- Après correction du recours aux soins dentaires pour l’âge et le sexe, un revenu et un niveau d’éducation plus élevés chez les parents étaient fortement associés à des taux de contact plus élevés chez les enfants et les adolescents. Un manque d’équité (taux de contact plus faibles) était constaté au détriment de tous les sous-groupes de population financièrement vulnérables, et en particulier des enfants issus de ménages en situation de privation matérielle aiguë ou à risque de pauvreté. Des taux de contact plus faibles étaient également constatés chez les bénéficiaires de l’intervention majorée. Les inéquités restent relativement stables au fil du temps.




