Cette section est basée sur le rapport HSPA 2019 et n'a pas été mise à jour depuis.
Donner un bon départ dans la vie à tous les enfants et à toutes les familles reste un défi pour notre système de soins de santé. En Belgique, le risque de décès chez les nouveau-nés est faible, mais la vigilance reste de mise car il pourrait repartir à la hausse à cause de l’augmentation du nombre de grossesses à risque, notamment dues à l’âge de plus en plus tardif des futures mères ou à la situation économique difficile que connaît une partie de la population. Les facteurs de risque « évitables » chez la mère (par exemple l’obésité ou la consommation de tabac) sont également associés à davantage de complications chez la mère et l’enfant.
L'enjeu d’une bonne santé maternelle et néonatale s'étend aussi bien au-delà de la période qui entoure la naissance, puisqu’il est établi que l’origine de nombreuses pathologies (même de l’âge adulte) remonte parfois à des incidents intra-utérins. La protection de la mère et du nouveau-né passe donc par une approche holistique de la santé de la population et vise une amélioration globale et transgénérationnelle de la santé publique.
Les indicateurs que nous avons retenus pour évaluer les soins à la mère et au nouveau-né portent sur :
- l’efficacité des soins, avec le taux de mortalité néonatale (MN-1) et la proportion de nouveau-nés qui ont un bon score d’Apgar (MN-2) ;
- l’adéquation des soins, avec la proportion de césariennes (MN-3), d’accouchements provoqués (induits) (MN-4), d’épisiotomies (MN-5), de naissances par voie basse après une césarienne lors d’une précédente grossesse (MN-6), ainsi que le nombre de naissances très prématurées dans des maternités sans soins intensifs néonataux (MN-7) et le dépistage répété de la toxoplasmose pendant la grossesse (MN-8) ;
- l’efficience des soins, avec la durée moyenne du séjour en maternité (MN-9) et le nombre de consultations prénatales (MN-10).
Mortalité néonatale (MN-1)
Le taux de mortalité pendant la période néonatale (c’est-à-dire jusque 28 jours après la naissance) est une mesure clé en matière de santé et de soins à la mère et au nouveau-né car elle est un bon indicateur de l’efficacité et de la qualité du système de santé et de la santé de la population. Dans les pays occidentaux, les principales causes de décès néonatal sont les anomalies congénitales et les complications liées aux naissances très prématurées. Le risque de décès néonatal est également plus élevé en cas de grossesse multiple.
Un autre indicateur, moins souvent utilisé car plus régulièrement remis en question, est le taux de mortalité périnatale, qui est défini comme le nombre de décès survenus entre la fin de la 22e semaine de gestation et la fin de la première semaine de vie. Cet indicateur est également en diminution depuis 2009. Pour les détails de cet indicateur secondaire, voir fiche technique.
La mortalité néonatale est heureusement très basse en Belgique. À noter que l’aspect « en dents de scie » du graphique est lié à des variations qui sont particulièrement amplifiées par le fait que le nombre de décès néonatals est très bas. En effet, un seul décès de plus ou de moins sur une année peut créer une différence marquée.
RÉSULTATS
- Le taux de mortalité néonatale en Belgique est de 2,16 pour 1000 naissances vivantes (2015) ; ce chiffre est en diminution dans toute la Belgique depuis 1998. Il était alors de 3,39 pour 1000 naissances vivantes (Figure 1).
- C’est à Bruxelles que la diminution est la plus importante, après deux pics observés en 2003 et 2008. Actuellement (2015), Bruxelles affiche le taux de mortalité néonatale le plus bas du pays.
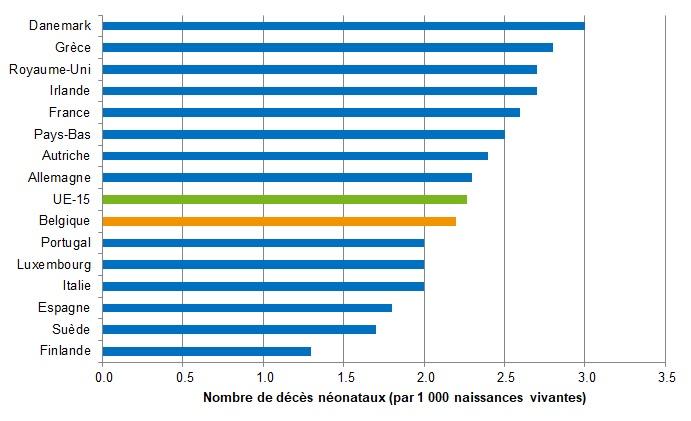
- Ce taux de mortalité néonatale place la Belgique au 7e rang des pays de l'UE-15, juste en dessous de la moyenne européenne (2,3 décès néonatals pour 1 000 naissances vivantes - Figure 2). Toutefois, il existe certaines variations entre les pays en matière d’enregistrement, notamment des enfants prématurés ; ces comparaisons internationales doivent donc être considérées avec une certaine prudence.
Source de données: Statbel
Source de données: OCDE
Lien vers fiche technique et résultats détaillés
Nombre de nouveau-nés avec un score d’APGAR <7 à 5 minutes (MN-2)
Le score d’Apgar est une mesure qui est effectuée systématiquement chez tous les nouveau-nés au moment de la naissance. En notant certaines caractéristiques du bébé (son rythme cardiaque, sa respiration, son tonus musculaire, ses réflexes et la couleur de sa peau) après 1 min, 5 min et 10 min de vie, on établit un score entre 1 et 10. Un score de 10 indique un bébé en pleine santé ; un score en-dessous de 7 est le signe d’un problème sérieux. Plus le score d’Apgar est faible, plus le risque de décès et/ou de handicap est important, en particulier chez les bébés prématurés.
Cet indicateur évalue la proportion de nouveau-nés dont le score d’Apgar après 5 minutes est inférieur à 7, ce qui est considéré comme un reflet de la qualité des soins, et plus particulièrement de l’efficacité des soins à la mère et au nouveau-né. La proportion de nouveau-nés avec un score d’Apgar inférieur à 4 est également présentée (sous-indicateur) ; il est le signe d’une détresse urgente nécessitant la mise en place immédiate d’une réanimation.
RÉSULTATS
- En 2015, environ 18 nouveau-nés sur 1000 avaient un score d’APGAR à cinq minutes inférieur à 7 et environ 3 sur 1000 un score inférieur à 4.
- Les scores d’Apgar <7 et <4 sont en légère diminution en Belgique depuis 1998.
- Les scores d’Apgar <7 et <4 sont assez similaires dans les 3 régions du pays bien que la situation soit légèrement meilleure Wallonie ces dernières années (15,06 pour les <7) par rapport à Bruxelles (18,40) et à la Flandre (18,70) (Figure 3).
Source de données: Statbel
Lien vers fiche technique et résultats détaillés
Taux de césariennes (MN-3)
Les naissances par césarienne sont en augmentation partout dans le monde depuis une trentaine d’années. En 1985, l’Organisation mondiale de la santé (OMS) recommandait de ne pas dépasser un taux de 10 à 15% de césariennes, mais en 2010, certains pays européens frôlaient le taux de 35%. On attribue cette augmentation à des raisons diverses, comme la diminution du risque chirurgical, la crainte des problèmes de responsabilité professionnelle en cas d’accouchement compliqué par voie vaginale, la possibilité pour les médecins et les patientes d’organiser leurs horaires, entre autres.
En théorie, une césarienne est pratiquée lorsqu’un accouchement par voie vaginale s’annonce risqué pour la mère ou pour l’enfant (césarienne planifiée), ou lorsqu’un problème survient en cours d’accouchement (césarienne en urgence). Dans ces conditions, la césarienne est clairement bénéfique pour la mère comme pour l’enfant. Par contre, lorsque cette intervention chirurgicale est décidée sans raison médicale précise, mais plutôt pour répondre à des motifs de convenance personnelle, la balance entre les bénéfices et les risques est moins claire. Par ailleurs, le coût moyen d’une césarienne est au moins deux fois supérieur à celui d’un accouchement normal. Aujourd’hui, les associations scientifiques d’obstétriciens et de gynécologues dans des pays comme le Canada encouragent la promotion de l’accouchement normal ; en France et en Belgique, on recommande d’informer la future mère du risque accru de complications d’une future grossesse après une césarienne.
En 2015, l’OMS a reformulé son avis : plutôt que de fixer un taux « optimal » de césariennes, elle recommande de n’effectuer une césarienne que lorsque c’est vraiment nécessaire.
Le taux de césariennes est donc un indicateur de l’adéquation des soins à la mère et au nouveau-né. L'analyse de la variation géographique peut également fournir un puissant outil de dépistage pour identifier les zones où la pratique des césariennes est inappropriée.
Une sous-catégorisation en fonction de la classification de Robson permet en outre d’analyser le taux de césariennes en fonction des caractéristiques de la grossesse, notamment en fonction de la parité (nombre de grossesses précédentes), de la présentation de l’enfant (tête, siège, transverse,…) et des antécédents de césariennes lors de grossesses antérieures.
RÉSULTATS
- En 2016, le taux de césariennes est de 216 pour 1000 naissances (22%) pour la Belgique, avec peu de variations entre les régions : 223 pour 1000 en Wallonie, 216 pour 1000 en Flandre et 206 pour 1000 à Bruxelles.
- Globalement, le taux de césariennes a augmenté de 11% par rapport à 2005 (195 pour 1 000 naissances). Néanmoins, on observe à présent des diminutions à Bruxelles (depuis 2013) et en Wallonie (depuis 2014). La tendance est toujours à la hausse en Flandre (Figure 4).
- Il existe une grande variabilité géographique dans les pratiques, le taux de césariennes variant de 117 (Eeklo) à 303 (Arlon) pour 1000 naissances en 2016.
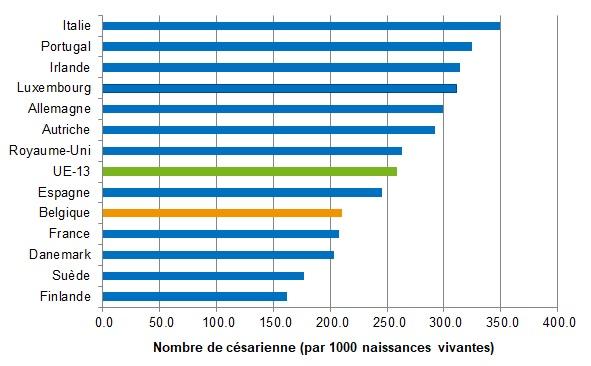
- De même, on observe une variabilité importante entre les hôpitaux, le taux de césariennes allant de 155 à 352 pour 1000 naissances en 2016 (Figure 5).
- C’est chez les femmes qui ont une présentation transversale ou oblique (cat. Robson 9) que l’on pratique le plus souvent une césarienne, mais comme ces cas sont rares, ils ne constituent pas une part importante du total des césariennes.
- La plus grande partie des césariennes sont pratiquées chez des femmes qui ont déjà eu une césarienne lors d’une grossesse précédente (cat. Robson 5), mais aussi pour des premiers accouchements (cat. Robson 1 et 2). Pour plus de détails sur l’analyse en fonction de la classification de Robson, voir la fiche détaillée.
- Malgré l’augmentation du taux de césariennes au fil des ans, la Belgique reste en dessous de la moyenne européenne (EU-13) (Figure 6).
Source de données: SPF
Source de données: SPF
Source de données: OCDE
Lien vers fiche technique et résultats détaillés
Taux d’induction de l’accouchement (MN-4)
L’opinion publique se mobilise de plus en plus contre la médicalisation inutile de la naissance, et notamment contre les accouchements artificiellement provoqués. On entend par accouchement provoqué (ou induit) le déclenchement du travail par un médicament ou une rupture artificielle de la poche des eaux, ou encore l'induction de contractions après rupture prématurée de la poche des eaux chez une femme enceinte ne présentant aucun autre signe de travail.
Les recommandations du KCE (2010) balisent très précisément l’utilisation de l’induction ; celle-ci ne devrait être pratiquée qu’en cas de risque majeur pour le fœtus ou pour la mère, ou en cas de rupture spontanée de la poche des eaux, si le travail ne se déclenche pas spontanément dans les 24 h, ou encore après 41 semaines de grossesse (terme dépassé). Une utilisation en-dehors de ces limites peut être considérée comme inadéquate. Le taux d’induction de l’accouchement est donc un indicateur de l’adéquation des soins à la mère et au nouveau-né.
RÉSULTATS
- Le taux d’induction de l’accouchement en Belgique est passé de 319 inductions pour 1 000 naissances en 1998 à 267 inductions pour 1000 naissances en 2015, soit une diminution de 16,3 % (Figure 7).
- On observe toutefois d’importantes différences entre régions. En 2016, c’est en Wallonie que le taux d’induction est le plus élevé (308 pour 1000 naissances). En Flandre, il est de 238 pour 1000 naissances et de 284 à Bruxelles (Figure 7).
- On observe également des variations considérables entre maternités, avec des taux qui varient de 103 à 493 pour 1000 naissances vivantes (2015) (Figure 8).
Source de données: Statbel
Source de données: Statbel
Lien vers fiche technique et résultats détaillés
Proportion d’accouchements avec épisiotomie (MN-5)
L’épisiotomie est une incision pratiquée au niveau de la vulve pendant l’accouchement, afin d’élargir le passage pour le bébé et de prévenir les déchirures du périnée. C’est une pratique qui était courante – voire quasi systématique – au XXe siècle, mais qui est aujourd’hui considérée comme un symbole de la médicalisation excessive de la naissance. Son utilisation systématique a été remise en question par de nombreuses femmes souhaitant une naissance plus « naturelle » et des études scientifiques sérieuses tendent à démontrer qu’elle ne devrait être utilisée que lorsqu’elle est réellement nécessaire.
Le taux d’épisiotomie en Belgique est donc un indicateur de l’adéquation des soins à la mère et au nouveau-né. Il est également intéressant pour analyser la variabilité des pratiques entre maternités.
RÉSULTATS
- La proportion de femmes qui ont subi une épisiotomie lors d’un accouchement par voie vaginale est de 40,8% (2015) ce qui constitue une diminution de 14,8% depuis 2010 (Figure 9).
- Le taux d’épisiotomie reste le plus élevé en Flandre (46.6%), suivi de la Wallonie (35,9%) et de Bruxelles (30,1%).
- On observe d’importantes variations entre les maternités, avec des taux d'épisiotomie allant de 8 à 84% (2015)(Figure 10).
Source de données: Statbel
Source de données: Statbel
Accouchements par voie vaginale après une césarienne (MN-6)
Jadis, l’adage disait que toute femme qui avait eu une césarienne devrait dorénavant toujours accoucher par césarienne (« césarienne un jour, césarienne toujours »). Il n’en est plus ainsi aujourd’hui, et on considère même qu’un accouchement par voie basse chez une femme qui a eu une césarienne par le passé entraîne moins de risques de complications pour la mère dans l’immédiat et lors de futures grossesses. Ces nouvelles recommandations se sont traduites par une augmentation des accouchements par voie basse chez des femmes qui avaient déjà eu une césarienne, ce qui a contribué à faire baisser le nombre de césariennes. Cependant, en parallèle, on a également observé une augmentation du risque de déchirures de l’utérus (une complication potentiellement très grave pour la mère et le nouveau-né), chez les femmes ayant un antécédent de césarienne et dont l’accouchement avait été provoqué. C’est pourquoi on considère aujourd’hui que l’accouchement par voie vaginale est une option raisonnable qui doit être encouragée chez les femmes qui ont eu une césarienne lors d’une grossesse précédente, mais qu’il faut éviter toute forme d'induction du travail, en particulier avec des prostaglandines.
Cet indicateur est donc un indicateur de l’adéquation des soins à la mère et au nouveau-né.
RÉSULTATS
- En 2015, la proportion d’accouchements par voie basse chez les femmes ayant déjà eu une césarienne était de 31,88% en Belgique. C’est à Bruxelles qu’elle est la plus élevée (38,68%), suivie de la Wallonie (31,24%) et de la Flandre (30,14%) (Figure 11).
- À Bruxelles et en Wallonie, cette proportion ré-augmente après avoir subi une chute en 2012-2014 ; en Flandre elle reste en léger déclin (Figure 11).
- On observe des différences considérables entre les hôpitaux, le nombre d’accouchements par voie basse après une césarienne variant de 12 à 61% (chiffres 2015) (Figure 12).
Source de données: Statbel
Source de données: Statbel
Lien vers fiche technique et résultats détaillés
Proportion de naissances très prématurées dans des maternités sans unité de soins néonataux intensifs (MN-7)
Entre 1 et 1,5% de toutes les naissances surviennent de façon très prématurée (entre 22 et 31 semaines de grossesse). Ce sont donc des événements rares, mais qui représentent 30 à 50% de tous les décès périnatals. Quand ces naissances ont lieu dans des maternités qui disposent d’une unité de soins néonataux intensifs (NIC) où l’enfant peut être pris en charge immédiatement, les chances de survie sont plus grandes. C’est pourquoi on préconise de transférer les futures mamans en menace d’accouchement (très) prématuré vers de telles maternités avant la naissance de l’enfant (transfert intra-utérin). La proportion de naissances très prématurées survenant dans des maternités sans unité de soins néonataux intensifs devrait donc être la plus faible possible.
RÉSULTATS
- Le pourcentage de bébés nés très prématurément dans des maternités qui n’ont pas d'unité de soins néonataux intensifs est en diminution partout en Belgique entre 2011 et 2015 : de 8,6% à 3,7% à Bruxelles, de 22% à 19% en Wallonie et de 21,8% (2010) à 17,9% en Flandre (Figure 13).
- C’est à Bruxelles qu’il y a le moins de naissances de grands prématurés dans des maternités sans service de soins néonataux intensifs (3,7% en 2015). En effet, dans cette région, la plupart des maternités sont liées à une unité de soins néonataux intensifs sur le même site.
Source de données: CEpiP (BRU, WAL) - SPE (FLA)
Lien vers fiche technique et résultats détaillés
Dépistages répétés de la toxoplasmose pendant la grossesse (MN-8)
Idéalement, une femme enceinte devrait être surveillée à intervalles réguliers pendant sa grossesse afin d’identifier et de prendre en charge tout risque potentiel pour la maman et le futur bébé. Le KCE a publié en 2015 une série de recommandations cliniques définissant quels sont les examens à effectuer et à quel stade de la grossesse (pour les grossesses sans risque particulier). Certains examens ne doivent pas être pratiqués de façon systématique et/ou répétée chez toutes les femmes enceintes parce qu’ils n’apportent pas de bénéfice et peuvent même entraîner des examens complémentaires qui ne sont pas anodins, et susciter des inquiétudes inutiles. C’est notamment le cas du dépistage :
- de la toxoplasmose (pris comme indicateur principal dans ce rapport) : un examen unique en début de grossesse (ou avant) est suffisant, s’il permet d’encourager les futures mères non-immunisées à prendre des mesures préventives, et de rassurer celles qui sont déjà immunisées.
- de l'infection à cytomégalovirus (indicateur secondaire) : un examen unique en début de grossesse (ou avant) peut être envisagé s’il permet d’encourager les futures mères non-immunisées à prendre certaines précautions. Si un dépistage est effectué en début de grossesse, les futurs parents doivent être clairement informés des conséquences possibles.
- de l’hépatite C (indicateur secondaire) : ce test doit être réservé aux femmes qui ont des antécédents particuliers tels que l’usage de drogue par voie intraveineuse ou des tatouages et des piercings effectués par des non professionnels.
En juin 2017, la nomenclature INAMI a été mise à jour : les nouveaux codes de nomenclature pour le dépistage de la toxoplasmose ne peuvent être facturés plus de deux fois pendant la grossesse et ceux pour le cytomégalovirus ne sont remboursés qu’en cas de présomption d’une infection aiguë par ce virus. Les données de 2017 n’étant pas encore disponibles, il n’est pas encore possible d’évaluer les conséquences de cette modification.
Ces indicateurs sont donc des indicateurs de l'adéquation des soins à la mère et au nouveau-né.
RÉSULTATS
- Toxoplasmose : 74,16% des femmes enceintes ont été dépistées au moins deux fois durant leur grossesse en 2016, ce qui représente une augmentation de 4,9 points depuis 2010 (69,29%) (Figure 14).
- Les chiffres par région sont 77,7% pour la Wallonie, 73,73% pour la Flandre et 68,55% pour Bruxelles (en 2016) (Figure 14). Les variations entre régions sont importantes (Figure 15).
- Cytomégalovirus (CMV) : 48,62% des femmes enceintes ont été dépistées au moins deux fois pour le cytomégalovirus en 2016, ce qui représente une augmentation de 3,6 points depuis 2010 (45%). Les chiffres par région sont 56,25% pour la Wallonie, 49,21% pour la Flandre et 29,52% pour Bruxelles (en 2016).
- Hépatite C: 70,83% des femmes enceintes ont été dépistées pour l'hépatite C en 2016, ce qui représente une augmentation de 8,05 points depuis 2010 (62,78%). Les chiffres par région sont 82,34% pour Bruxelles, 79,82% pour la Wallonie et 63,11% pour la Flandre (en 2016).
Source de données: IMA
Source de données: IMA
Lien vers fiche technique et résultats détaillés
Durée de séjour en maternité pour un accouchement normal (MN-9)
La grande majorité des accouchements se déroulent sans problèmes particuliers : on parle d’accouchements « à bas risques », pour lesquels les soins sont quasi toujours les mêmes. La durée du séjour en maternité est donc sensiblement identique pour toutes les mamans. Dans de nombreux pays voisins du nôtre, la tendance est nettement au raccourcissement des durées de séjour en maternité, au profit de soins effectués à domicile par des sages-femmes et/ou des assistantes maternelles. Selon l’Organisation de coopération et de développement économique (OCDE), cette tendance va de pair avec une baisse des coûts puisque les soins hospitaliers sont plus onéreux que les soins à domicile.
En Belgique, la volonté politique est d’évoluer vers des séjours plus courts, avec un shift vers des soins postnatals à domicile. D’après un rapport du KCE, des durées de séjour de moins de 72h sont tout à fait envisageables en Belgique aussi, à condition de s’y préparer déjà pendant la grossesse, et de consacrer une grande attention à la continuité de la prise en charge dès le retour à la maison. Plusieurs projets pilotes ont été lancés pour tester la faisabilité de différentes propositions de renforcement des soins à domicile.
La durée moyenne du séjour après un accouchement normal est un indicateur utilisé par l’OCDE pour comparer l'efficience des systèmes de soins à l’échelon international.
Sous-indicateur : Tests de dépistage effectués hors délai chez les nouveau-nés
Chez tous les nouveau-nés à terme, on prélève systématiquement quelques gouttes de sang au talon (« test du buvard ») pour dépister quelques maladies métaboliques rares, dont on peut limiter les conséquences si des traitements sont mis en place immédiatement. Toutefois, il est très important que ces tests soient effectués entre le 3e et le 5e jour de vie, faute de quoi les résultats de l’analyse peuvent être faussés.
Dans le contexte actuel de réduction de la durée du séjour en maternité, ces prélèvements doivent de plus en plus souvent être effectués à domicile par des sages-femmes, ce qui augmente le risque de retards. Il est donc important de vérifier que ce changement dans les pratiques n’occasionne pas une augmentation des tests réalisés en dehors des délais.
Il n’existe actuellement pas de résultats centralisés pour la Flandre ; nous ne pouvons présenter ici que les résultats de la Fédération Wallonie-Bruxelles, centralisés par l’Office de la Naissance et de l’Enfance (ONE).
RÉSULTATS
Durée moyenne de séjour en maternité
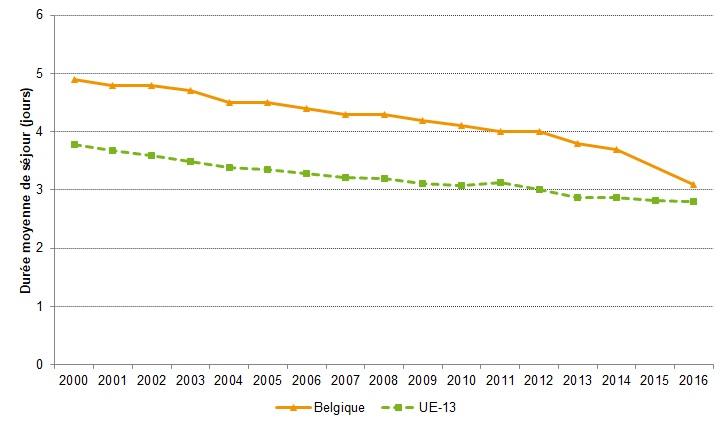
- La durée moyenne d'hospitalisation pour un accouchement normal est passée de 5 jours en 2000 à 3,1 jours en 2016 (Figure 16).
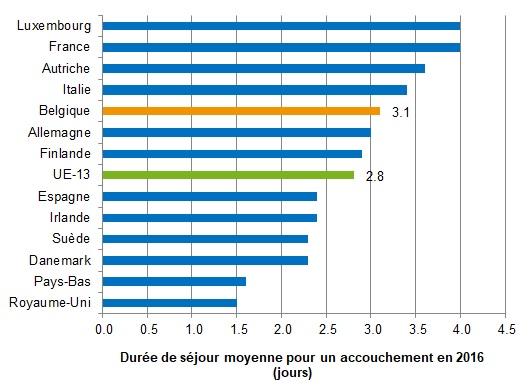
- On observe de légères différences entre les régions : Bruxelles a la durée de séjour moyenne la plus basse (2,8 jours) par rapport à la Wallonie (3,1 jours) et à la Flandre (3,2 jours).
- Après être restée longtemps largement au-dessus de la moyenne de l'UE-13, la Belgique se rapproche progressivement de cette moyenne en 2016 (2,8 jours). La comparaison entre pays doit toutefois se faire avec prudence, car tous les pays de l'OCDE n'utilisent pas exactement la même méthode de calcul (Figures 17 et 18).
Source de données: RHM
Source de données: OCDE
Source de données: OCDE
Tests de dépistage effectués hors délai chez les nouveau-nés
- En Fédération Wallonie-Bruxelles (pas de données centralisées disponibles pour la Flandre), seuls 1,8% des tests de dépistage néonatal ont été effectués après le 5e jour et 0,57% avant le 3e jour, ce qui signifie que la plupart des dépistages ont effectivement lieu entre 3 et 5 jours de vie (chiffres 2016).
- La proportion d'échantillons de sang prélevés au bon moment est en augmentation constante depuis 2013. On a observé une augmentation du nombre de dépistages trop précoces ou trop tardifs en 2014, moment où la durée de séjour en maternité a été raccourcie, mais ce retard de prélèvement a été largement résorbé depuis.
- Par contre le nombre de tests arrivés au laboratoire 4 jours ou plus après le prélèvement est en augmentation constante depuis 2013, ce qui peut être mis en rapport avec le fait que les prélèvements sont de plus en plus souvent effectués en dehors des maternités. C’est un point d’attention.
Source de données: ONE
Lien vers fiche technique et résultats détaillés
Nombre de consultations prénatales (MN-10)
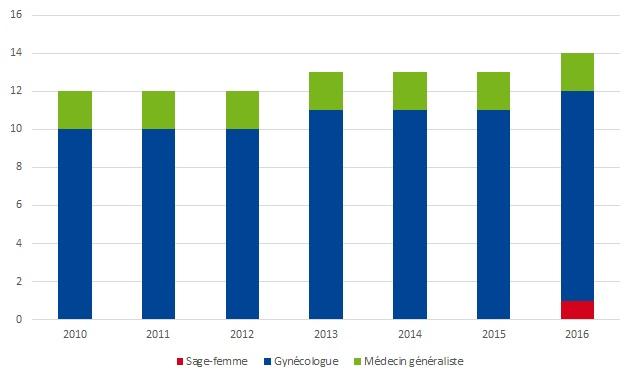
Pour les grossesses qui ne présentent pas de risques particuliers, le nombre recommandé de consultations prénatales est de 10 pour les femmes qui n’ont pas encore eu d’enfants et de 7 pour les femmes qui en ont déjà eu, quel que soit le professionnel qui suit la grossesse (gynécologue, sage-femme ou médecin généraliste). Cette dernière décennie, les sages-femmes sont de plus en plus souvent sollicitées par les femmes enceintes pour les consultations de suivi de grossesse. Cette augmentation devrait théoriquement être compensée par une diminution des visites prénatales chez les gynécologues, sinon on peut considérer qu’il y a double emploi (surconsommation de soins).
Le nombre de consultations prénatales et l’analyse des professionnels impliqués est donc un indicateur de l’efficience des soins à la mère et au nouveau-né.
RÉSULTATS
- 85% des femmes enceintes ont eu plus de 10 contacts avec un gynécologue, une sage-femme et/ou un médecin généraliste au cours de leur grossesse (à faible risque) en 2016. Le nombre médian de consultations prénatales est de 15 et il augmente légèrement avec le temps dans les trois régions du pays (Figure 20).
- Si l’on exclut les visites chez le généraliste (qui peuvent être motivées par d’autres raisons que la grossesse), cette proportion tombe à 67%. Le nombre médian de consultations prénatales est alors de 12.
- Le nombre de consultations prénatales chez les sages-femmes augmente avec le temps, mais cette augmentation n'est pas compensée par une diminution du nombre de consultations prénatales chez les gynécologues (au contraire, ce nombre augmente lui aussi) (Figure 21).
- En 2016, 3,7% des femmes enceintes (à faible risque) ont eu moins de 7 contacts avec un gynécologue, une sage-femme et/ou un médecin généraliste, ce qui est insuffisant. Cette proportion est plus élevée à Bruxelles (6,00%), mais elle est en diminution (Figure 22). Si l’on exclut les visites chez le généraliste, cette proportion monte à 6,29% au niveau belge et 7,84% à Bruxelles.
Source de données: IMA
Source de données: IMA
Source de données: IMA






